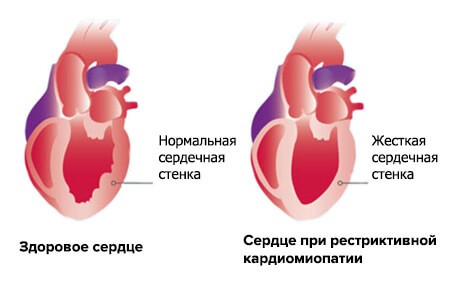
Рестриктивная кардиомиопатия представляет собой наименее часто встречаемую форму кардиомиопатий. Она подразумевает наличие практически нерастяжимых стенок желудочков, которые в силу поражений не могут адекватно наполнять сердечную камеру кровью. Чаще поражаются левые отделы сердца, в частности, левый желудочек. Такая кардиомиопатия может быть облитерирующей и необлитерирующей. К первой относится фиброз субэндокарда и эндокарда (внутреннего слоя сердца). Ко второй – инфильтрация патологическим веществом миокардиального слоя.
Причины рестриктивной кардиомиопатии
Рестриктивный вариант заболевания относится к кардиомиопатиям смешаннного генеза. Это означает, что патология имеет свойства приобретенного и генетически обусловленного заболевания. Выделяют первичную (идиопатическую) форму заболевания и вторичную.
Диагноз идиопатической рестриктивной кардиомиопатии выставляется только в том случае, если после всевозможных обследований так и не удалось найти причину болезни. Такая форма заболевания может возникать в любом возрасте. Исследования показывают, что данная патология нередко ассоциирована (протекает совместно) с миопатиями скелетных мышц.
Доказана генетическая составляющая рестриктивной кардиомиопатии:
- Мутации белков саркомера (одна из составляющих мышечной ткани).
- Семейный амилоидоз.
- Десминопатия.
- Эластома.
- Гемохроматоз.
- Гликогеноз.
- Болезнь Андереола-Фарби и др.
Вторичную рестрикционную кардиомиопатию вызывают следующие заболевания:
- Склеродермия.
- Амилоидоз.
- Эндомиокардиальный фиброз.
- Карциноидная болезнь сердца.
- Хроноческие отравления некоторыми лекарственными препаратами.
- Поражение сердца метастазами.
Амилоидоз
При наличии у человека первичного амилоидоза велика вероятность вовлечения миокарда в патологический процесс. Заболевание представляет отложение в мышцах амилоида (белково-полисахаридного комплекса), который собой способен замещать нормальные кардиомиоциты. Результатом этого является ригидность, утолщение и уплотнение миокарда. В данном случае дилатация полостей довольно редкое явление. При отложениях амилоида в элементах проводящей системы сердца, патология может привести к различным аритмиям и блокадам проведения. Для уточнения диагноза проводится эхокардиография и эндомиокардиальная биопсия.
Склеродермия
При системной склеродермии рестриктивная кардиомиопатия развивается на фоне постоянно прогрессирующего фиброза миокарда. Из-за этого происходит нарушение диастолической функции сердечной мышцы. Т.е. как и при предыдущем заболевании нарушается растяжимость стенки.
Эозинофильная кардиомиопатия Леффлера. Эндомиокардиальный фиброз
Оба этих заболевания связаны с увеличением количества эозинофилов в крови, которые в конечном итоге вызывают воспаление эндокарда. В наших широтах данное заболевание встречается довольно редко. Эозинофильное воспаление возникает в основном в тканях желудочков сердца и в предсердно-желудочковых клапанах.
В результате такого поражения происходит утолщение эндокарда. Вместе с фиброзом и пристеночным тромбозом он приводит к уменьшению полости сердечной камеры. Далее из-за нарушения функции желудочков кровь из них забрасывается обратно в предсердия, что ведет к гипертрофии (увеличению) последних. По истечении нескольких лет больные этим заболеванием умирают от сердечной недостаточности.
Иные болезни накопления и инфильтративные заболевания
Медицине известен ряд заболеваний, приводящих к накоплению в сердечной мышце определенных веществ, которые вызывают рестрикционную кардиомиопатию.
- Болезнь Фарби – генетически обусловленное накопление внутри клеток гликолипидов.
- Синдром Херлера – отложение в элементах сердца мукополисахаридов. Поражаются клапаны, стенки артерий и внутренний слой миокарда.
- Болезнь Гоше – накопление цереброзида из-за ферментной недостаточности.
- Гемохроматоз – наследственное заболевание, выражающееся в накоплении железа в органах, в том числе и миокарде. Как правило, вначале поражается печень.
- Системный саркоидоз – гранулематозное воспаление миокарда.
Иные рестриктивные состояния организма
- Лучевая болезнь сердца – поражение органа вследствие негативного действия радиации. Такое состояние часто возникает при болезни Ходжкина, когда органы средостения подвергаются лучевой терапии.
- Кардиомиопатия лекарственно-индуцированная – поражение сердечной мышцы некоторыми медикаментозными препаратами, к примеру, противоопухолевыми.
- Карциноидная болезнь сердца – возникновение фиброзного налета на клапанном аппарате и камерах правых отделов сердца. Происходит отложение метаболитов серотонина при его повышенном уровне в крови.
Патогенез рестриктивной кардиомиопатии
Механизм развития рестриктивной кардиомиопатии нередко приводит к изменениям в других тканях и органах. К примеру, амилоидоз поражает на только сердечную мышцу, но и сердечные артерии. Аналогичный процесс наблюдается и при гемохроматозе.
Болезнь Фарби и саркоидоз часто поражают проводящую системы сердца, вызывая блокады и способствуя развитию различных нарушений ритма.
Синдром Леффлера начинает свое проявление в виде воспалений артерий (артериит) эозинофильного генеза. Затем на эндокарде, клапанах и хордах сердца образуются тромбы. Все это прогрессирует в фиброз.
Последствием всего вышеперечисленного является инфильтрация миокарда и/или утолщение эндокарда. Данные изменения не позволяют желудочкам растягиваться должным образом, в результате чего постепенно развивается диастолическая дисфункция. В итоге повышается венозное давление в малом круге кровообращения, нарушается работа легких и газообмен. Параллельно этому внутри сердечных полостей формируются пристеночные тромбы. Опасность заключается в том, что эти кровяные сгустки могут в любой момент мигрировать в различные органы, вызывая тромбоз артерий. Это нередко приводит к инфарктам и инсультам.
Проявления и симптомы
Симптомы заболевания напрямую зависят от степени и характера поражения сердечных элементов. Таким образом, возможно, как бессимптомное, так и крайне тяжелое течение болезни с быстрым летальным исходом.
На ранних стадиях возможны:
- быстрая утомляемость;
- беспричинная слабость;
- приступы ночной одышки;
- загрудинные боли (только при некоторых формах амилоидоза).
Проявления и симптомы заболевания на поздних стадиях:
- развитие застойной сердечной недостаточности, появление признаков увеличения печени и появление отеков в организме, появление одышки при физической нагрузке;
- нарушение сердечной проводимости и возникновение тромбозов;
- появление аритмии по типу фибрилляции предсердий (мерцательная аритмия);
- в редких случаях – стенокардия и обмороки.
Диагностика
При обследовании пациента могут наблюдаться:
- ослабление сердечных тонов при прослушивании сердца;
- учащение пульса (тахикардия);
- набухание вен шеи;
- хрипы в легких (особенно в нижних отделах);
- появление посторонних шумов в сердце.
Основные инструментальные исследования, необходимые для диагностики рестриктивной кардиомиопатии и их интерпретация:
- ЭКГ. На электрокардиограмме можно обнаружить некоторые неспецифические изменения сегмента ST. Нередко встречается низкий вольтаж. Иногда появляются признаки гипертрофии левого желудочка или патологический зубец Q, который свидетельствует о перенесенном ранее инфаркте миокарда.
- Рентгенография грудной клетки. На снимке размер сердца обычно неизменен или уменьшен. Исключение составляют поздние стадии амилоидоза и гемохроматоза. В этих случаях сердечная тень будет увеличена.
- Эхокардиография. При данном исследовании систолическая функция не нарушена. Можно обнаружить увеличенное предсердие. Определяется яркая эхоструктура миокарда.
- КТ (компьютерная томография) и МРТ (магнитно-резонансная томография). Исследования проводятся для изучения измененной структуры перикарда при отложениях железа или амилоида.
- Катетеризация миокарда. Необходимость в этом исследованиях возникает редко. При катетризации обнаруживается высокое предсердное давление.
- Ангиография. Определяется регургитация предсердно-желудочковых клапанов (обратное забрасывание крови из полости желудочка в предсердие) и снижение степени сокращения сердца.
- Биопсия миокарда. При изучении структуры можно обнаружить фиброз, утолщение миокарда и отложения железа или амилоида в нем.
- Коронарография (исследование сосудов сердца). Определяется отсутствие патологии либо отложения в стенках сосудов вышеописанных веществ.
При обследовании в рамках вышеописанных инструментальных методов важно провести дифференциальную диагностику с рестриктивным перикардитом. При этом заболевании отмечаются аналогичные изменения кровообращения.
Лечение рестриктивной кардиомиопатии
Специфических препаратов, используемых для лечения рестриктивной кардиомиопатии, в настоящее время не существует. Такой путь терапии возможен только в случае вторичных форм: при саркоидозе, амилоидозе и гемохроматозе. Основные препараты, принимаемые для лечения такой кардиомиопатии, направлены на облегчение и устранение симптомов, а также на профилактику возможных осложнений.
- Для улучшения наполнения желудочков во время диастолы (расслабления сердца) применяют препараты, снижающие частоту сердечных сокращений:
- бета-блокаторы (Анаприлин, Метопролол).
- Для снижения застойных явлений назначают препараты, снижающие отечность и выводящие жидкость из организма:
- мочегонные (Индапафон, Индапамид, Фуросемид).
- При значительном снижении сократительной функции желудочков применяют препараты, повышающие силу сокращения миокарда:
- сердечные гликозиды (Строфантин, Коргликон, Дигоксин).
- Для профилактики инфарктов и инсультов используют вещества, препятствующие образованию тромбов:
- антиагреганты (Аспирин, Кардиомагнил, Полокард, Аспирин-кардио);
- антикоагулянты (Гепарин).
- В случае, если развивается АВ-блокада (нарушение проведения нервного импульса от предсердий к желудочкам), показана хирургическая постановка двухкамерного ЭКС (электрокардиостимулятора). Другое название – ИВР (искусственный водитель ритма).
- При неэффективности вышеописанного лечения иногда прибегают к хирургическим методам:
- эндокардэктомия;
- протезирование сердечных клапанов;
- трансплантация (пересадка) сердца.
Прогноз
Прогноз, как и при дилатационной кардиомиопатии, неблагоприятный. Это связано с тем, что данный диагноз обычно устанавливается не сразу, а на поздних стадиях. В таких случаях показано только симптоматическое лечение.
Порядка 65 % больных живут с этим диагнозом около 5 лет. 50 % пациентов выживают и по истечении 10 лет с момента постановки рестриктивной кардиомиопатии. Практически все пациенты страдают сердечной недостаточностью различной степени.
Таким образом, рестриктивная кардиомиопатия представляет собой заболевание, сопровождающееся нарушением растяжимости сердечных стенок. Обычно поражается один из желудочков сердца. Основные симптомы, беспокоящие больных – усталость и одышка. Диагноз выставляется при помощи нескольких инструментальных методов исследования. Основной из них – эхокардиография. Терапия симптоматическая, часто малоэффективная. В тяжелых случаях показано хирургическое лечение
