Актуальность хронических вирусных гепатитов не вызывает сомнений. В общей структуре хронических заболеваний печени на вирусный гепатит В приходится до 8-10% случаев. В настоящее время пациентов с хроническим вирусным гепатитом В зарегистрировано более 3 млн. человек, однако ситуация с инфицированием вирусом гепатита С и развитием хронизации процесса более сложная. Хронический вирусный гепатит С находится на ведущей позиции в общей структуре заболеваний печени и составляет более 40 % больных. Такие показатели еще раз обращают наше внимание к данной проблеме.
Также остро стоит проблема обнародования диагноза в социальной среде, которая порой неприветлива к пациентам такого типа. До сих пор некоторые пациенты скрывают свой диагноз и от работодателя, и от друзей, и даже в собственных семьях, опасаясь непонимания и усложнения отношений в социуме. Вместе с тем это заболевание не такое контагиозное, как принято думать в обществе, и при соблюдении мер предосторожности человек с хроническим вирусным гепатитом совсем не отличается от больного, к примеру, с герпесом на губах или колитом в кишечнике.
В настоящее время появились существенные изменения и в социальной структуре заболевших. Если раньше было принято связывать вирусные гепатиты с исключительно социально-неблагополучными людьми, то сейчас инфекция выявляется и у вполне социально-адаптированных и образованных пациентов, которые не имели вредных привычек и вели здоровый образ жизни и инфицировались случайно. Чтобы понять, почему произошло заражение, нужно знать его механизмы и, соответственно, знать, как можно это предотвратить ну если не для пациента, то хотя бы для его близких.
Основные способы заражения ХВГ
Основной механизм передачи – парентеральный. Для вирусного гепатита В ведущее значение имеют естественные пути заражения – половой, вертикальный (от матери к ребенку – до 70%), также искусственные пути – медицинские: инъекции, гемотрансфузии и др. Для вирусного гепатита С существенную роль имеют немедицинские искусственные пути – (в/в наркомания, тату, обрезной маникюр) и медицинские — хронические вирусные гепатиты являются скрытым и мощным источником инфекции для больниц, учреждений закрытого типа (колонии), онко-гематологических стационаров, туберкулезных учреждений, кожно-венерологических диспансеров.
Симптомы ХВГ
Однми из частых жалоб при хроническом гепатите В являются недомогание, быстрая утомляемость, слабость, снижение аппетита, тошнота, тяжесть и боли в правом подреберье, увеличение печени. Могут наблюдаться миалгии, боли в суставах. Классические «печеночные» симптомы, такие как пожелтение кожи и склер, кожный зуд, увеличение селезенки, «сосудистые звездочки», покраснение ладоней и стоп встречаются в основном на поздних стадиях болезни. Активность фермента сыворотки крови — АЛТ может быть несколько повышена, другие показатели часто остаются в пределах нормы.
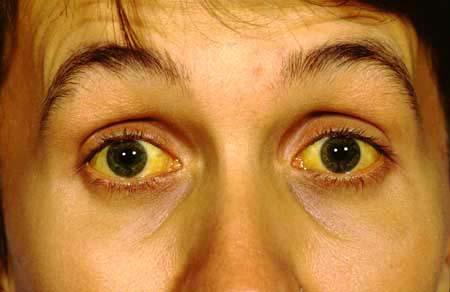
Высокая частота хронизации инфекции HCV (вирус гепатита С) обусловлена, главным образом, характеристиками вируса, способностью вируса ускользать от иммунной системы хозяина, а прогрессирование болезни печени — характеристиками самого больного. В среднем фиброз печени (или цирроз) формируется через 25-30 лет с момента инфицирования и регистрируется у трети пациентов. У лиц мужского пола старшего возраста, злоупотребляющих алкоголем, цирроз печени формируется быстрее, чем у женщин, которые могли инфицироваться даже в молодом возрасте. У большинства больных гепатит длительно протекает бессимптомно и случайно выявляется при обследовании. Стойко нормальный уровень сывороточных ферментов (АЛТ, АСТ, ГГТП) не исключает возможности тяжелого поражения печени, а у больных с высокими показателями АЛТ могут иметь место низкая вирусная активность, что обусловливает необходимость проведения биопсии или исследование фиброскан печени всем больным хроническим гепатитом С. Из лабораторных признаков для больных ХГ С более, чем при других вирусных гепатитах, характерны тромбоцитопения и раннее повышение гамма — глобулинов сыворотки.
Внепеченочные проявления ХВГ. Вирус гепатита С характеризуется тропностью не только к ткани печени, но и лимфатической системе, что обусловливает широкий спектр внепеченочных проявлений болезни. Основными являются: смешанная криоглобулинемия (заболевание крови), клиническими проявлениями которой могут быть васкулиты, мезангио — капиллярный гломерулонефрит (поражение почек), лимфоцитарный сиалоаденит (воспаление слюнных желез); развитие лимфопролиферативных заболеваний, тиреоидит (воспаление ткани щитовидной железы), красный плоский лишай (кожное заболевание).
Что нужно делать, если у Вас выявлены маркеры гепатитов (вирусы, антигены и антитела) или Вы заподозрили у себя гепатит?
Прежде всего, знать, что в каждой поликлинике есть специальный доктор – инфекционист, который занимается данной проблемой. Согласно определенным приказам МЗ России и санитарным правилам пациенты с гепатитами В и С подлежат бесплатной диспансеризации с оказанием квалифицированной помощи и на этапе обследования, и на этапе наблюдения.
Методы для полного обледования при подозрении на ХВГ:
- биохимическое исследование крови (билирулин общий и прямой, ферменты АЛТ, АСТ, ГГТП, ЩФ, тимоловая проба, ПТИ при выраженных жалобах);
- маркеры вирусного гепатита (при гепатите В – HbsAg, HBeAg, антитела IgM кHBcorAg, IgG к HBeAg, а также ДНК-HBV методом ПЦР) и при гепатите С (антитела IgM к HCV, IgG к HCV (к NS 3,4,5 белкам HCV), а также выявление РНК-HCV методом ПЦР);
- УЗИ органов брюшной полости;
- фиброскан при необходимости.
Лечение ХВГ
Организационно-режимные мероприятия – госпитализация больных с обострением хронического гепатита и выраженным нарушением здоровья, чаще больные лечатся амбулаторно. Общие принципы терапии: ограничение двигательной активности, соблюдение диеты № 5 по Певзнеру, исключение токсичных для печени лекарств и алкоголя.
Патогенетическая терапия: — назначение гепатопротекторов (гептрал, гептор, эссенциале и его производные, гепатрин, овесол, резалют и дргуие, а при появлении энцефалопатии гепа-мерц); — энтеросорбенты (белый и черный уголь, полифепам, энтеросгель); — витамины (А и Е); ферментативные препараты (креон, микразим, энтераль, панкреатин); при необходимости иммуномодуляторы.
Этиотропная терапия (с целью снизить вирусную нагрузку и нормализовать функцию печени, а в некоторых случаях и избавиться от вируса). Применяются: интерфероны: альфа-ИФН – нативный или рекомбинантный (интрон, роферон, реаферон, энтераль, пег-интрон, пегасис и др.); синтетические нуклеозиды: рибавирин, видарабин и др.; противовирусные: бараклюд, себиво (при ХВГ В). Эффективность терапии зависит от генотипа вируса, степени его активности и поражения печени, наличия сопутствующей патологии, состояния иммунной системы. Выраженные побочные симптомы, высокая стоимость ограничивает круг пациентов, получающих противовирусную терапию.
Диспансеризация больных хроническими вирусными гепатит
Диспансеризация проводится врачом инфекционистом КИЗ (кабинета инфекционных заболеваний) поликлиники. Для чего нужно посещать врача? Напомню о последствиях ХВГ – развитие цирроза печени, в некоторых случаях рака, развития иммунодефицита и других. Только доктор сможет распознать появление тех или иных симптомов серьезного нарушения здоровья. Если ничего не беспокоит, зачем вообще ходить? Это нужно для того, чтобы контролировать с помощью лабораторных анализов свое состояние и состояние вируса и при малейшем изменении начать лечебные мероприятия. Часто бывает, что жалобы отсутствуют, а печень воспалена. Диспансеризация проводится 1 раз в 6 месяцев при удовлетворительном состоянии и чаще, если есть какие-то изменения.
Наталья Быкова